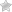Генетическая врождённая патология является причиной высоких уровней детской заболеваемости, смертности и инвалидности. Пороки развития органов мочевыделительной системы у детей занимают 30% среди всех врождённых аномалий. Пиелоэктазия у плода определяется с помощью ультразвукового исследования начиная с 15 недели гестации. Патология может носить временный характер, регрессировать после рождения или к первому году жизни, но нередки случаи, когда расширение почечных лоханок у плода является маркером хромосомной аномалии или приводит к гидронефрозу. В любой ситуации данное состояние требует детальной диагностики и наблюдения.
Пиелоэктазия правой или левой почки у плода – причины
Фото пиелоэктазия у плода
Причины увеличения размеров чашечно-лоханочной системы (ЧЛС) справа и слева заключаются в следующем:
- Сужение мочеточника в области его соединения с лоханкой.
- Обструкция устья мочеточника.
- Общее сужение мочеточника.
Вышеуказанные причины аномалии ЧЛС являются результатом следующих состояний:
- Хроническая гипоксия плода. В процессе внутриутробного развития кровообращение между организмом матери и будущего ребёнка осуществляется посредством сосудов пуповины, берущих своё начало из плаценты. Нормальное функционирование плаценты обеспечивает бесперебойный кровоток и снабжение кровью тканей плода. Различные причины могут привести к фетоплацентарной недостаточности:
- Мутации фолатного цикла;
- Антифосфолипидный синдром;
- Тромбофилия;
- Гестоз;
- Предлежание плаценты;
- Сахарный диабет;
- Сердечно-сосудистые болезни;
- Слишком ранняя (до 18 лет) и слишком поздняя (старше 35 лет) первая беременность.
Плацента не только обеспечивает нормальный кровоток, она также продуцирует прогестерон, необходимый для нормального течения беременности. Преждевременное её старение негативно сказывается на снабжении кислородом тканей плода и почки не являются исключением. При недостаточном кровоснабжении органов развивается патология и аномалии всех отделов мочевыделительной системы, что приводит к пиелоэктазии справа или слева. Чаще всего развивается одностороннее расширение лоханки слева. Наряду с этим диагностируется общая задержка развития плода.
- Внутриутробная инфекция – наиболее распространённая причина односторонней пиелоэктазии почек у плода. Чаще всего этиологическим фактором увеличения размеров ЧЛС считается цитомегаловирусная инфекция. Помимо ЦМВ неблагоприятное воздействие на ткани формирующейся мочевыделительной системы оказывают хламидии, стафилококки, стрептококки, микоплазмы и уреаплазмы, перенесённые ОРВИ и ОРЗ. Наряду с односторонним расширением ЧЛС справа или слева при внутриутробном инфицировании плода на УЗИ определяют взвеси в околоплодных водах, многоводие или маловодие, утолщение плаценты.
- Анемия у беременной. При недостаточном уровне гемоглобина снижается поступление кислорода к тканям растущего ребёнка. При снижении гемоглобина ниже 90 г/л врачи часто диагностируют одностороннюю пиелоэктазию справа или слева.
- Аномалии развития мочеточников – загиб, отклонение, высокое отхождение, уретероцеле, мегауретер.
- Добавочные сосуды.
В подавляющем большинстве случаев одностороннее расширение почечных лоханок слева или справа у плода к концу беременности самостоятельно проходит. Если этого не произошло, то новорожденный или грудничок находится под постоянным наблюдением врачей и одной из тактик является пластика лоханочно-мочеточникового участка.
Мальчики страдают от данной патологии в 2 раза чаще, чем девочки. Во многом это связано с особенностями анатомического строения мочеполовых органов у мальчиков. Зачастую у плода мужского пола пиелоэктазия нивелируется поле первого мочеиспускания сразу после рождения.
Двухсторонняя пиелоэктазия у плода – причины
В некоторых случаях врачи диагностируют у плода двустороннее расширение лоханок. Чаще всего такая патология является маркером хромосомных аномалий. К счастью, регистрируется она намного реже, чем односторонняя.
Расширение лоханок в обеих почках может косвенно указывать на синдром Дауна. Помимо изменения параметров ЧЛС на УЗИ диагностируют следующие показатели:
- Гиперэхогенный кишечник.
- Нарушение образования околоплодных вод.
- Кисты сосудистых сплетений головного мозга.
- Увеличение размеров мочевого пузыря.
- Отёк области шеи.
- Кисты пуповины.
- Деформации лица.
Врачи не проводят резких отграничений в этиологии двухсторонней или односторонней патологии ЧЛС. Как первая, так и вторая могут регистрироваться при различных провоцирующих факторах.
Поражение обеих почек наблюдается при аномалиях развития нижних мочевых путей обструктивного плана, что неминуемо ведёт к расширению ЧЛС.
Осложнения пиелоэктазии почек у плода и новорожденного
В период внутриутробного развития единственным осложнением данной патологии может стать гидронефроз – водянка почки.
К осложнениям пиелоэктазии у грудничков относят:
- Гидронефроз.
- Хроническую почечную недостаточность.
- Вторичный пиелонефрит.
- Мочекаменную болезнь.
Расширение лоханок является первой стадией гидронефроза. Скорость развития гидронефроза у всех грудничков различная. Это определяется причиной, вызвавшей увеличение ЧЛС. Рост размеров лоханок ведёт к сдавлению вещества почек. Постепенно нарастает почечная недостаточность. При одностороннем процессе здоровая почка берёт на себя функцию больного органа, а признаки недостаточности развиваются только при поражении 80-90% почечной паренхимы.
В лоханочных полостях происходит застой мочи, что постепенно ведёт к размножению патогенной и условно-патогенной флоры, попавшей из нижних мочевых путей. Так развивается пиелонефрит, а на его фоне – мочекаменная болезнь.
Помимо этого, сдавление паренхимы ведёт к снижению продукции эритропоэтина – вещества, стимулирующего продукцию эритроцитов красным костным мозгом. Следствием этого становится анемия.
Диагностика
На сегодняшний день научные достижения современной медицины позволяют диагностировать расширение почечных лоханок у плода во 2 триместре беременности. Беременная женщина проходит ряд обследований, которые гарантируют 100% вероятность рождения ребёнка с врождённой патологией. Так как увеличение размеров ЧЛС нередко сопровождает хромосомные аномалии, врачи рекомендуют проводить различные методы инвазивной и не инвазивной диагностики. Это необходимо для принятия решения о пролонгировании беременности и заблаговременной подготовке в поиске клиники для родоразрешения в случае рождения ребёнка с пороками мочевыделительной системы. Нередко оперативное вмешательство проводят сразу после рождения.
Во время беременности женщина проходит ультразвуковое исследование, позволяющее выявить расширение лоханок.
УЗИ в динамике выполняется 3-4 раза: на сроках 10-12 недель, 19-22, 30-33, 36-38. Диагностирование пиелоэктазии у плода возможно уже во время 2 скрининга в 19-22 недели. В норме размер лоханки у плода до 20 недели равен 4 мм, после – 5 мм. При стойком расширении данной области выше 6-7 мм в период внутриутробного развития и у новорожденного считается основанием для выставления диагноза «пиелоэктазия». Если параметры увеличенной полости не превышают 10 мм, то благоприятный прогноз и самостоятельный регресс наблюдается практически у всех детей. При размерах лоханки до 15 мм шансы на успех имеют до 60% новорождённых. Диаметр лоханки более 15 мм практически всегда приводит к развитию гидронефроза.
Односторонняя пиелоэктазия слева или справа чаще всего протекает на фоне внутриутробной инфекции и гипоксии плода, поэтому в обязательном порядке женщину дополнительно подвергают следующим исследованиям:
- КТГ плода на сроке более 28 недель.
- Анализы крови на плацентарный лактоген, оценивающий функцию плаценты.
- Мазки из цервикального канала с целью бактериального посева на флору.
- ПЦР на половые инфекции.
- Общий анализ мочи, крови, биохимия, глюкоза крови.
- Мониторинг артериального давления.
Проводится более детальное исследование с целью поиска причины внутриутробного инфицирования.
При двухстороннем расширении или выраженном одностороннем увеличении ЧЛС проводится обследование на наличие хромосомной патологии:
- УЗИ экспертного уровня.
- Кордоцентез.
- Амниоцентез.
- Скрининг 2 триместра (РАРР-А белок, альфа-фетопротеин, свободная субъединица бета-ХГЧ, неконъюгированный эстриол).
- Неинвазивный тест на хромосомные аномалии.
Если диагностирована пиелоэктазия почек у плода, то сразу же после рождения выполняется УЗИ с повтором в 3, 6, 9, 12 месяцев. Если при рождении отмечают умеренное расширение ЧЛС – до 10 мм, то в таких случаях врачи выбирают тактику наблюдения. При выполнении УЗИ в 2,5-3 месяца проводится оценка диаметра лоханки в динамике. При сохранении прежних размеров за ребёнком продолжают наблюдать. Если регистрируется рост параметров, то в ближайшие 6 недель грудничку проводят операцию.
Двухсторонняя пиелоэктазия почек у плода практически всегда является поводом для оперативного лечения.
Окончательное решение врачи принимают на основании результатов всех исследований, а именно:
- Радиоизотопная ренография, нефросцинтиография.
- Пиелография.
- Ангиография.
- Экскреторная урография.
- Мультиспиральная КТ, МРТ.
- Обзорная рентгенография.
- Лабораторные методы исследования:
- Биохимия крови – особое значение имеют креатинин, скорость клубочковой фильтрации, мочевина, гемоглобин.
- Анализы мочи – общий, по Нечипоренко, Зимницкому, проба Реберга.
После проведения всех исследований специалисты определяют дальнейшую тактику лечения ребёнка.
Дети, рождённые с увеличенным размером ЧЛС подвергаются обследованию на ЦМВ.
Лечение
Пиелоэктазия у плода подвергается консервативному и оперативному видам лечения.
В зависимости о тяжести состояния, степени нарушения почечного кровотока, вида патологии, размеров ЧЛС, подход к оперативному лечению различный:
- Пластика лоханочно-мочеточникового участки с мини-доступом в подреберьях справа или слева, или через область поясницы проводится при умеренном поражении паренхимы почки – без признаков почечной недостаточности. Операция ведётся открытым доступом.
- При развитии выраженного гидронефроза, при поражении обеих почек грудничку выполняют нефростомию, дренируют лоханки, стабилизируют функцию почек, а спустя 1-3 месяца выполняют пластическую операцию.
- Если почка подверглась необратимому изменению, то ведётся нефрэктомия и удаление мочеточника, пересадка почки при необходимости.
У детей с незначительным и умеренным поражением почечной лоханки прогноз в послеоперационном периоде и для жизни благоприятный. Выздоровление наступает в относительно короткие сроки.
К консервативным методам относят:
- Антибактериальную терапию, направленную на подавление роста патогенной микрофлоры в лоханках.
- Противовоспалительную терапию.
- Гемодиализ (при развитии гидронефроза).
- Иммуномодулирующее лечение назначают грудничкам в процессе динамического наблюдения за ЧЛС.
У большинства детей к первому году жизни размеры увеличенной лоханки приходят в норму. Такое состояние называют физиологическим.
При обнаружении патологии во время беременности на фоне внутриутробной инфекции проводится антибактериальное лечение. Гестоз, фетоплацентарная недостаточность, как факторы возникновения пиелоэктазии у плода, также корректируются соответствующими методиками.
Частые вопросы
Что такое пиелоэктазия у плода и новорожденного?
Пиелоэктазия – это расширение почечной лоханки у плода или новорожденного, которое может быть обнаружено при ультразвуковом исследовании.
Каковы причины возникновения пиелоэктазии у плода и новорожденного?
Причины возникновения пиелоэктазии могут быть различными, включая аномалии развития мочевыводящих путей, нарушения мочеотделения, инфекции или генетические факторы.
Каковы последствия и лечение пиелоэктазии у плода и новорожденного?
Пиелоэктазия может привести к нарушению функции почек, поэтому важно провести дополнительное обследование и, при необходимости, начать лечение, которое может включать наблюдение, медикаментозную терапию или хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при любых подозрениях на пиелоэктазию у плода или новорожденного. Только специалист может провести необходимое обследование и назначить соответствующее лечение.
СОВЕТ №2
Изучите информацию о пиелоэктазии у плода и новорожденного, чтобы быть готовыми к возможным симптомам и последствиям. Образование и понимание этого состояния помогут вам принимать более осознанные решения.